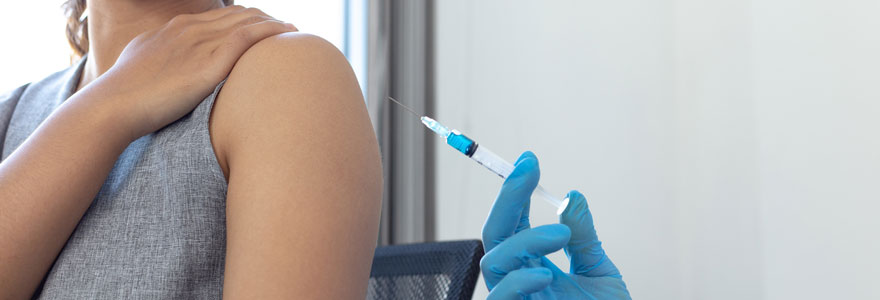
Une injection insuline est employée pour une personne atteinte des diabètes de type 1 insulinodépendants ou les diabètes de type 2, insulino-requérants. On parle ici de l’insulinothérapie et elle peut aussi être prescrite, avec certains cas particuliers et d’une manière passagère, aux femmes atteintes de diabète gestationnel par exemple.
Rôle de l’insuline dans votre corps
L’insuline est une hormone sécrétée par les pancréas. Chez un individu non diabétique, l’insuline est émise d’une façon continue et elle régule automatiquement le taux de glycémie (ou glucose) dans le sang. À chaque fois que vous consommez un repas, votre glycémie s’élève ce qui entraine naturellement une sécrétion d’insuline par votre organisme. Par conséquent, la glycémie peut s’élever, mais un peu, ensuite s’abaisser à un taux normal, et le glucose se transforme en réserves et en énergie. Cela se passe pour une personne non diabétique. Ce processus ne marche pas ainsi chez les personnes diabétiques. Si vous développez un diabète de type 1, vous devez procéder à une injection insuline dès la découverte du diabète. Et dans le cas de type 2, la thérapie avec l’insuline devient indispensable après un certain développement de la maladie, quand l’insuline n’est plus produite en quantité suffisante par le pancréas malgré les mesures hygiéno-diététiques et les traitements oraux. Cliquez sur inzee.care pour plus d’informations.
Schéma d’insulinothérapie journalière
Peu importe le schéma d’insulinothérapie que vous suivez ainsi que votre profil, le but reste le même : diminuer les variations graves sans cesse de votre glycémie lors du cycle biologique naturel d’un jour soit 24 h avec alternance d’une journée et d’une nuit. Respecter ce schéma bien précis est parmi le rôle d’un infirmier à domicile. Avec le cas d’un schéma, basal-bolus, l’insuline de base pour vivre se réalise avec une ou deux injections insuline lente. Si vous portez une pompe à insuline, cela répond au débit de base. L’insuline pour prendre un repas (insuline prandiale) est soutenue par un bolus, en d’autres termes une injection d’insuline rapide pendant les repas, suivant le nombre de glucides absorbés. Si votre glycémie devient trop élevée, l’insuline rapide assurera la correction. Quant à l’insulinothérapie fonctionnelle, elle permet d’ajuster votre traitement à votre mode de vie plutôt que l’inverse. Cela vous concerne si vous développez des diabètes de type 1 ou de type 2 insulines-requérant (sous schéma basal-bolus ou bien sous pompe à insuline). En fait, il s’agit d’essayer de les générer via les injections d’insuline, les sécrétions spontanées du pancréas. Les services hospitaliers offrent généralement des stages d’insulinothérapie fonctionnelle. Vous pouvez vous renseigner auprès de votre spécialiste de santé.
Comment bien pratiquer l’injection d’insuline ?
D’après une recherche internationale, des techniques d’injection inefficaces et de l’emploi d’aiguilles trop longues existent. Quelle longueur d’aiguille utiliser pour faire une piqure insuline ? Les aiguilles de 4 mm sont largement suffisantes pour atteindre les tissus sous-cutanés sans risque majeur d’injection intramusculaire, et cela, quels que soient le surpoids éventuel et l’âge. Par conséquent, elles sont conseillées. Avec un pli ou non ? L’aiguille doit être injectée perpendiculairement à la peau cependant, chez l’enfant de moins de six ans et chez l’adulte très maigre, un pli devrait être procédé. Quelles parties d’injection ? Les points suivants sont conseillés : abdomen, fesses, cuisses et partie supérieure des bras. Chez la femme qui est en cours de grossesse, l’abdomen peut être employé, avec un pli dès le deuxième trimestre. De plus, il ne faut jamais vous injecter dans une zone où il y a des lipodystrophies ou des plaies cutanées. En règle générale, il n’est pas indispensable de les désinfecter. La rotation des sites d’injection doit être judicieuse, faite en sorte que l’insuline ne doit pas être injectée à moins d’un Centimètre des précédentes zones. En outre, les experts dissuadent la réutilisation des aiguilles qui pourrait être liée à un risque accru de lipodystrophie. Le partage d’un stylo ou d’une aiguille avec un autre patient est une pratique très fâcheuse, en raison du risque infectieux.
Les soins infirmiers à domicile pour les gens diabétiques
L’infirmière à domicile a une fonction très positive pour les patients diabétiques. Une fonction qui consiste bien sûr à développer des soins, mais aussi une fonction de suivi de la maladie, d’accompagnement et de soutien ainsi que de conseils, etc. Elle guide le patient pour mieux saisir les bonnes habitudes à choisir : à quel instant prendre sa glycémie ? Quand faire une injection insuline soins ? Les patients avec un handicap moteur ont certainement besoin du soutien de l’infirmière. Donc, les infirmiers sont à côté des patients pour les aider à mieux vivre. Et, il est connu, une infirmière ou un infirmier à domicile à l’habitude de prendre en charge de patients diabétiques. Elle peut alors venir pour des injections d’insuline et pour l’examen de la glycémie à plusieurs fois par jour. Elle peut aussi prendre soin des pansements si vous avez des lésions liées à votre diabète. C’est un soin habituel chez les diabétiques puisque le diabète rend la guérison des plaies difficiles. L’infirmière va donc faire les pansements et suivre la bonne cicatrisation de la plaie. En outre, l’infirmier assiste le patient pour la pose de sa pompe à insuline, et l’escorte en situation de vie réelle. En bref, les patients arrivent à vivre mieux leur diabète grâce à l’assistance des infirmiers pleins de dévouements et d’encouragements ! Enfin, si c’est votre médecin traitant qui vous a remis la prescription médicale déclarant la prise en charge par une ou un infirmier à domicile, vos insulines sont aussi prises en charge par la Caisse d’assurance maladie.